予防は「理想論」ではない ~ 糖尿病予備群への30年間追跡研究が示した衝撃の事実~
日本の保険診療では、クリニックで糖尿病予備群(境界型糖尿病)が見つかっても、
“栄養指導ができない“のが現実です。
いくら時間をかけて生活習慣改善支援を行っても、診療報酬には何も反映されません。
制度上、「病気になってから」治療する仕組みが中心だからです。
しかし、最新の長期追跡研究は、この考え方を根本から問い直す結果を示しています。
■ 30年追跡で分かったこと
2026年に報告された
Diabetes Prevention Program Outcomes Study(DPPOS)
および
DaQing Diabetes Prevention Outcomes Study(大慶DPOS)
の事後解析では、
「糖尿病予備群から正常血糖へ“寛解”した人」と
「寛解しなかった人」を比較し、20~30年間追跡しています。
結果は驚くべきものでした。
■ 「寛解(remission)」とは何か?
寛解=病気が“消えた”のではなく、
病的状態が一旦基準以下にコントロールされた状態
です。完治(cure)とは異なります。
■ がん・糖尿病での違い
① がん領域
- がん細胞が検出されない状態
- しかし再発の可能性はある
② 2型糖尿病
- 血糖が正常域に戻り
- 薬物療法を使わず維持
ただし、体質的素因は残ります。
■ 今回の研究での「寛解」
2026年のDPPOSと大慶DPOSで用いられた「寛解」は、
糖尿病予備群から正常血糖へ戻った状態を意味します。
定義(米国糖尿病学会基準):
- 空腹時血糖 <100 mg/dL
- 2時間値 <140 mg/dL
- HbA1c <5.7%
■ 誤解されやすい点
❌ 完治ではない
糖尿病やその予備群は完治しません。再び血糖が悪化する可能性はあります。
❌ 生活習慣をやめてよいわけではない
維持が必要です。
❌ 全員が達成できるわけではない
DPPOSでは11.4%、大慶DPOSでは13.3%でした。
■研究の背景
🧪 The Diabetes Prevention Program Outcome Study(DPPOS)
🔹背景
- 原研究:Diabetes Prevention Program(DPP)
- 1996年、米国で開始された2型糖尿病予防の大規模研究
- 対象:糖尿病予備群3,234人
🔹介入内容(平均2.8年)
- 生活習慣介入群
- 体重7%減量目標
- 週150分以上の運動
- メトホルミン群
- 偽薬群
🔹主な初期結果(2002年報告)
- 生活習慣介入:糖尿病発症リスク58%減少
- メトホルミン:31%減少
薬物(メトホルミン)治療より生活習慣改善の効果が大きかった。
🔹 DPPOSとは?
Diabetes Prevention Program Outcomes Study(DPPOS)はDPPの長期追跡研究。
🔹長期成績(10〜15年以上)
- 発症抑制効果は持続
- 10年後:生活習慣群34%減少
- メトホルミン群18%減少
- 15年以上の追跡でも予防効果は持続
- 微小血管合併症リスクも発症遅延と関連
🔹臨床的意義
- 「糖尿病は予防できる疾患」というエビデンスを確立
- 生活習慣介入が最も強力
- メトホルミンは若年・肥満者で特に有効
🧪 The Da Qing Diabetes Prevention Outcome Study
🔹背景
- 原研究:Da Qing Diabetes Prevention Study
- 1986年、中国・大慶市で開始
- 糖尿病予備群577人を対象
- 世界最初期の糖尿病予防臨床研究
🔹介入群
- 食事療法
- 運動療法
- 食事+運動
- 対照群
🔹6年後の結果
- 糖尿病発症リスク 31〜46%減少
🔹 長期追跡 Da Qing Diabetes Prevention Outcome Study
🔹20年追跡
- 糖尿病発症43%減少
- 心血管死亡減少傾向
🔹30年追跡(2019年)
- 糖尿病発症遅延
- 心血管死亡率有意減少
- 全死亡も減少
👉 生活習慣介入が生命予後を改善することを初めて示した
🔎 両研究の比較
| 項目 | DPP/DPPOS | Da Qing |
| 開始 | 1996年(米国) | 1986年(中国) |
| 対象 | 3,234人 | 577人 |
| 介入法 | 生活習慣+メトホルミン | 生活習慣のみ |
| 2型糖尿病発症抑制 | 約58% | 約31–46% |
| 30年死亡 | まだ明確でない | 有意減少あり 心血管33%/全死亡26%減少 |
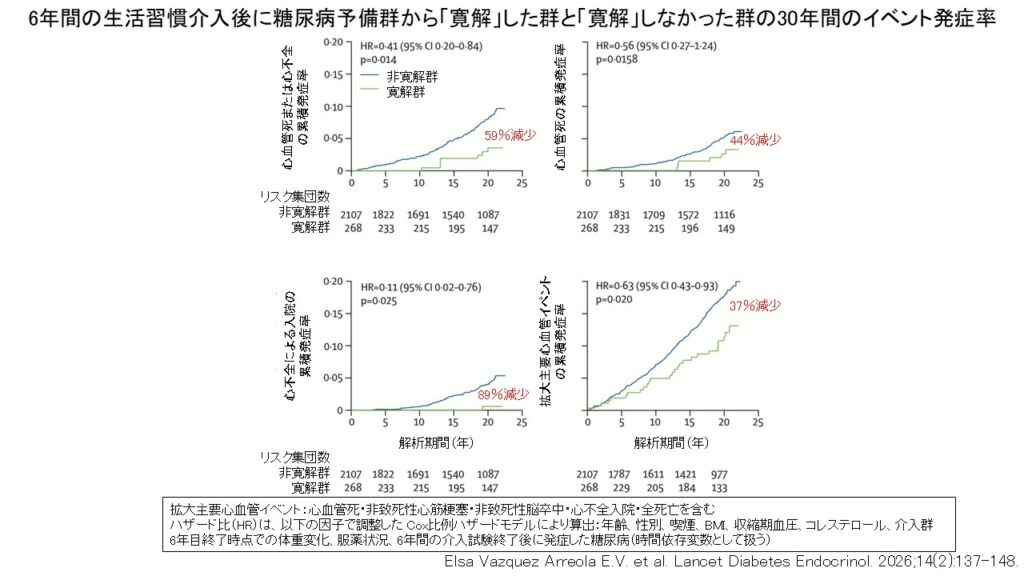
■ 図が示す「30年間の差」
添付図は、6年間の生活習慣介入後に
- 糖尿病予備群から正常血糖へ“寛解”した群
- 寛解しなかった群
を比較し、その後30年間の心血管イベント発症率を示したものです。
横軸は追跡年数、縦軸は累積発症率。
青線が「非寛解群」、緑線が「寛解群」です。
① 心血管死または心不全入院
59%減少(HR 0.41)
生活習慣介入後に正常血糖へ戻った人は、戻らなかった人に比べて
👉 心血管死や心不全入院が約6割少ない
という結果でした。
② 心血管死
約44%減少(HR 0.56)
死亡という最も重いアウトカムでも明らかな差がみられています。
③ 心不全入院
89%減少(HR 0.11)
最もインパクトが大きかったのが心不全です。
生活習慣介入後に正常血糖へ回復した人では、心不全入院がほぼ9割減少。
心不全は高齢社会で急増している疾患であり、医療費への影響も極めて大きい疾患です。
④ 拡大主要心血管イベント
37%減少(HR 0.63)
心筋梗塞、脳卒中、突然死、心不全入院、全死亡などを含む
広い意味での重大心血管イベントも有意に減少しました。
■ 注目すべきポイント
この研究の重要な点は、
- 生活習慣介入は6年間
- その後は通常診療
- それでも効果は30年間持続
というレガシー効果(遺産効果)です。
しかも解析では、
- 年齢
- 性別
- BMI
- 血圧
- コレステロール
- 喫煙
- 6年終了時の体重変化
- その後に発症した糖尿病
まで統計的に調整されています。
つまり、
👉 「たまたま若かった」「もともと軽症だった」
だけでは説明できない差なのです。
■ 予防は“未来の心臓を守る医療”
糖尿病予備群は「まだ病気ではない」と見なされがちです。
しかし、
正常血糖へ戻せるかどうかで30年後の心不全や死亡率が大きく変わる。
これは単なる生活指導ではありません。
👉 心血管予防そのものです。
■ 日本が直面している現実
- 心不全パンデミック
- 高齢化
- 医療費増大
これらを考えれば、
合併症が起きてから高額治療を行うよりも、
👉 予備群の段階で寛解を目指す
方が合理的で持続可能な医療戦略です。
■ これから必要な転換
“後回し型”医療から
“先回り型”医療へ。
予防はコストではなく、未来への投資です。
糖尿病予備群を「放置する状態」から
「積極的に正常血糖を目指す状態」へ。
今回の研究は、その方向性を
30年という時間軸で証明しました。
提言:糖尿病予備群への「寛解戦略」を国家的予防政策に
― 30年追跡研究が示す医療経済インパクト ―
日本では現在、糖尿病予備群(境界型糖尿病)は約1,000万人と推定されています。
しかし保険制度上、単独では十分な栄養指導や診療が評価されにくいのが現状です。
これは制度設計として合理的でしょうか。
最新の長期研究は、明確に「NO」と示しています。
■ 科学的根拠:30年に及ぶレガシー効果
2026年に報告された
DPPOS と
大慶DPOSの統合解析では、
糖尿病予備群から正常血糖へ「寛解」した群は、
- 心血管死+心不全入院:約60%減少
- 心不全入院:最大89%減少
- 全死亡:約45%減少
という結果が示されました。
介入期間は“6年”。
しかし効果は“30年間”持続(レガシー効果)。
これは単なる血糖改善ではなく、
長期的医療費削減ポテンシャルを示すエビデンスです。
■ 医療経済インパクトの試算
① 心不全の医療費
- 心不全入院1回あたり:約100~150万円
- 再入院率:高い(1年以内約30%)
- 慢性期管理費:年間数十万円
- 介護費用増大
- 雇用喪失
今後の予測・・・・
- 2030年には65歳以上の高齢者約3,500万人〜3,800万人を中心に
年約35万人以上(約1%)の新規心不全発症が予測 - 予備群:1,000万人
- 予備群の方は高齢者が多いため、年間心不全発症率:1%と推定(保守的仮定)
→ 年10万人が心不全を発症 - 心不全入院初回医療費:平均120万円(年1200億円、30年間で3兆6000億円)
30年の寛解戦略で90%削減できた場合
- 10万人 × 90% = 9万人予防
- 9万人 × 120万円
👉 年間 約1,080億円、30年間で3兆2400億円の直接入院費削減
ここには再入院(1年以内約30%):退院後の慢性期外来診療費:介護:雇用喪失の費用は含まれていません。
② 心筋梗塞・脳卒中
- 急性期治療費:200~300万円
- 長期薬物療法+再発リスク
- 介護費増大
これらを30~40%削減できれば、
👉 国家レベルで年数百億~数千億円規模の抑制効果
■ 予防は“支出”ではなく“投資”
生活習慣介入プログラムのコストは:
- 栄養指導
- 運動指導
- フォローアップ
を含めても、年間数万円~十数万円程度。
一方、合併症治療は数百万円規模。
■ 現実的な政策設計では?
実際には当初から「予備群全員に一律介入」は非現実的です。
例えば:
現状の保険診療でカバーできていない糖尿病予備群+軽度肥満(BMI≧25)、糖尿病予備群+高値血圧(≧130)の高リスク層(推定200万人)に限定
支出予測
- 高リスク200万人 × 5万円=1,000億円
6年間で6000億円の費用がかかりますが、
✔ 心不全
✔ 心筋梗塞
✔ 脳卒中
✔ 死亡
✔ 入院後の慢性期医療費、再入院、雇用喪失、介護費
正常血糖に戻る11-13%(22〜26万人)の上記医療費削減を考えると、
保守的な見積もりでも、1兆円規模に近づき費用対効果は十分高いと見込まれます。
なにより、「人生の損失」を防ぐ金額では表せない価値があります。
一方、これを効果的に社会実装するには、専門的知識・スキルを持った医療チームと国民の理解も必要です。
■ 制度的矛盾
現在の日本の診療報酬体系は、
✔ 糖尿病発症後
✔ 合併症発症後
には手厚い評価があります。
しかし、
✔ 予備群段階での寛解戦略
には十分なインセンティブがありません。
これは
“高コスト後回し型医療”
を制度的に助長する構造です。
■ 政策提言
1️⃣ 糖尿病予備群への構造化介入の保険適用
- 予備群+BMI≧25、予備群+高値血圧≧130mmHgなどこれまで保険診療でカバーできていなかった高リスク群を予防医療の保健診療に含める
- 専門医療施設による血糖正常化プログラムを評価
2️⃣ 「寛解率」を医療評価指標へ
もし「糖尿病予備群の寛解」を政策目標にするなら、
血糖悪化率ではなく、
👉 1年後の
- 空腹時血糖値 <100 mg/dL達成率
- 肥満症の場合→体重5%減、腹囲<85cm(男性)/90cm(女性)達成率
- 高値血圧の場合→家庭血圧<120mmHg以下達成率
をKPI化
達成度に応じた受診者、医療機関へのインセンティブ(例えば、健康保険料軽減や診療報酬アップなど)
達成度改善のための診療体系整備
KPI = Key Performance Indicator(重要業績評価指標)
👉 「目標にどれだけ近づいているかを測るための具体的な数値指標」です。
3️⃣ 予防医療への包括的加算制度創設
■生活習慣病管理料の拡張
拡張案
- 糖尿病予備群
- 高値血圧(130–139/80–89)
- BMI ≥25で代謝リスクあり
👉 「前段階」も対象化
■多職種連携評価
予防医療は、
- 医師だけ
- 栄養士だけ
- 看護師だけ
では十分ではありません。
- 医師:病気のリスクを評価
- 管理栄養士:食事の具体的なアドバイス
- 看護師:継続のサポート
- 運動の専門家:安全な運動指導
- データを解析する専門家
こうしたチームでの支えがあってこそ、生活習慣の改善は続けやすくなります。
■デジタル支援活用評価
👉 デジタルツールを活用して
✔ 行動変容を支援し
✔ データを可視化し
✔ 成果を客観的に評価する仕組み
を診療報酬上で評価する考え方です。
① 血糖・体重のデジタルモニタリング
- 持続血糖測定
- スマート体重計
- スマート血圧計
▶ データ自動連携
▶ 正常血糖回復率の算出
▶ 体重5%減達成率の記録
👉 寛解率の客観評価が可能
② 食事記録アプリ活用
- 写真記録型アプリ
- AI栄養解析
- 摂取カロリー自動集計
▶ 管理栄養士が遠隔フィードバック
▶ 行動修正の即時支援
👉 継続率向上
③ 運動トラッキング
- 歩数データ
- 心拍数
- 運動時間
▶ 週150分達成率
▶ 活動量低下の早期察知
■ 超高齢社会における選択
心不全パンデミックは既に始まっています。
後回し型医療では、医療財政は持続できません。
30年データは示しました。
糖尿病予備群を“寛解”させることは、心臓を守り、医療費を守る。
今こそ、
✔ 発症後対応中心の後回し型医療から
✔ 先回り型予防医療へ
舵を切るべき時です。
■まとめ
「糖尿病予備群」は軽い状態ではありません。
米国のDPP研究と中国の大慶研究という世界的な2つの長期研究では、
糖尿病予備群の段階で生活習慣を改善し、血糖値が正常に戻った人は、
30年後の
- 心不全入院
- 心血管死
- 全死亡
が大きく減ることが分かりました。
特に、心不全入院が約90%も減少しました。
重要なのは、介入は最初の数年間だけだったことです。
つまり、
「まだ病気ではない今」が将来の心臓を守る最大のチャンスなのです。
(文責:すぎもと内科・糖尿病内科クリニック杉本一博)
